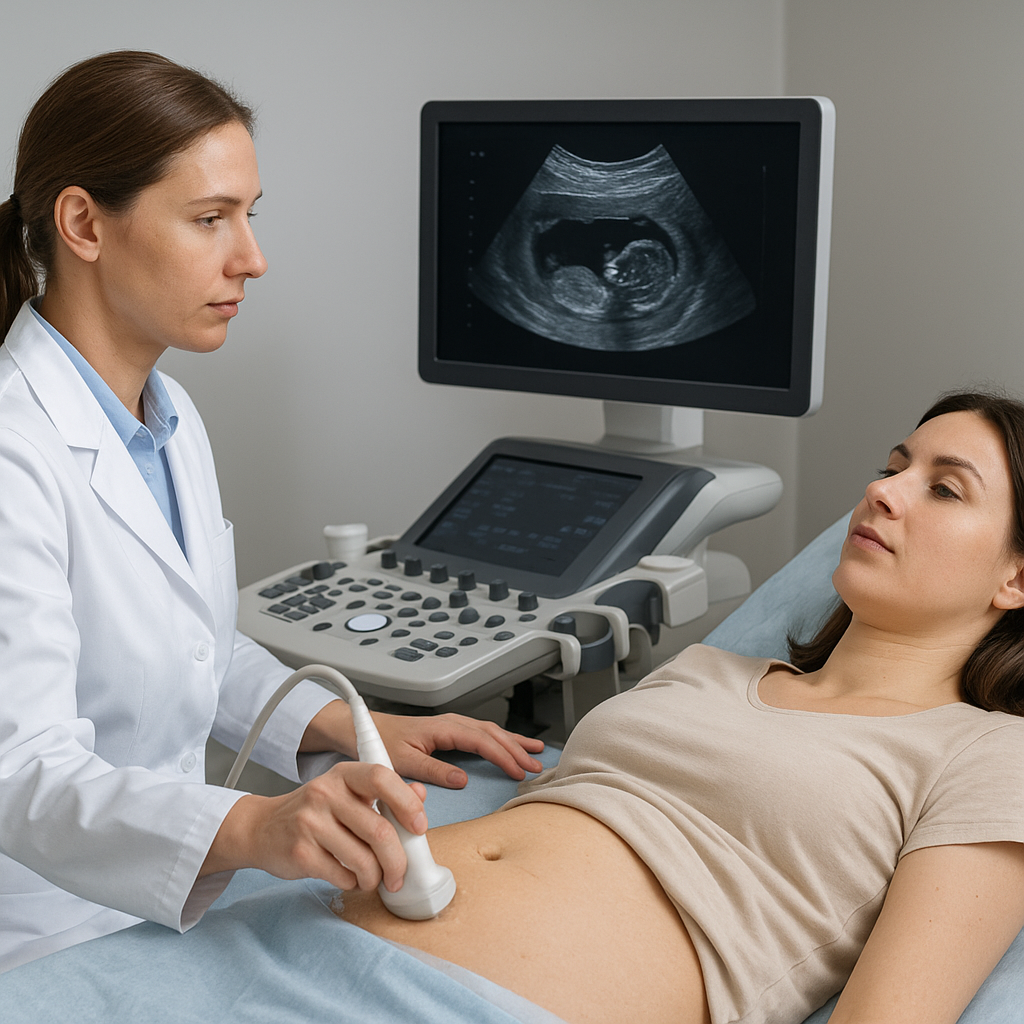
Badanie USG jest obecnie jednym z najpopularniejszych narzędzi w diagnostyce ginekologicznej. Pozwala lekarzom na szybkie i bezinwazyjne ocenienie stanu narządów płciowych kobiety oraz monitorowanie zmian w czasie. Przy odpowiednim wykorzystaniu techniki możliwe jest wczesne wykrycie nieprawidłowości, co przekłada się na skuteczniejsze leczenie.
Cel i znaczenie diagnostyki ultrasonograficznej w ginekologii
Podstawowym celem badania jest uzyskanie dokładnego obrazu narządu rodnego – macicy, jajników oraz przydatków. Badanie ultrasonografem wykorzystuje ultradźwięki o wysokiej częstotliwości, które odbijając się od tkanek, generują widoczne struktury. Dzięki temu możliwe staje się:
- Ocena kształtu i wielkości macicy oraz endometrium.
- Wykrycie zmian ogniskowych, takich jak torbiele czy mięśniaki.
- Monitorowanie cyklu miesiączkowego i jego wpływu na budowę błony śluzowej.
- Ocena drożności jajowodów (w niektórych protokołach badania).
- Wczesne wykrycie powikłań ciąży (krwiaki, obrzęki).
Dzięki regularnemu wykonywaniu diagnostyki ultrasonograficznej możliwe jest skuteczne monitorowanie stanu zdrowia, co w efekcie wpływa na szybkie wdrożenie odpowiedniej terapii.
Rodzaje USG ginekologicznego
W praktyce klinicznej wykorzystuje się dwie główne metody badania:
USG przezbrzuszne (transabdominalne)
- Wykonuje się je przy pełnym pęcherzu moczowym.
- Głowica przykładana jest do przedniej ściany brzucha.
- Zapewnia szeroki zakres ocenianych struktur.
- Jest mniej dokładne w odniesieniu do małych zmian ogniskowych.
USG dopochwowe (transwaginalne)
- Wymaga opróżnienia pęcherza moczowego.
- Głowica wprowadzana jest do pochwy, co umożliwia lepszą rozdzielczość.
- Daje precyzyjny obraz narządów miednicy mniejszej.
- Stosowane przy podejrzeniu patologii niewidocznych w technice przezbrzusznej.
USG 3D i 4D
- Trójwymiarowe renderowanie struktur narządów.
- Dynamiczna ocena w czasie rzeczywistym (4D).
- Pomocne w dokładnej analizie zmian anatomicznych.
- Często wykorzystywane w ginekologii rozrodu i IVF.
Wskazania i częstotliwość wykonywania badania
USG ginekologiczne zaleca się w wielu sytuacjach klinicznych. Przybliżone wskazania to:
- Regularna kontrola u kobiet z nieprawidłowymi krwawieniami.
- Bóle podbrzusza o niejasnej etiologii.
- Monitorowanie cyklu u pacjentek poddawanych leczeniu hormonalnemu.
- Ocena płodności oraz diagnostyka niepłodności.
- Wczesne wykrycie i monitorowanie ciąży (od 5.–6. tygodnia).
- Ocena ryzyka wystąpienia patologii nowotworowych.
- Kontrola zmian endometrialnych i jajnikowych u pacjentek po menopauzie.
Częstotliwość badania zależy od stanu klinicznego pacjentki. U zdrowych kobiet bez dolegliwości rutynowe USG można wykonywać raz w roku, natomiast u pacjentek z ryzykiem schorzeń – co 3–6 miesięcy.
Przygotowanie do badania i technika wykonania
Aby uzyskać optymalne rezultaty, pacjentka powinna przestrzegać kilku prostych zasad:
- Przy USG przezbrzusznym – wypić 0,5–1 l wody na godzinę przed badaniem, by mieć pełny pęcherz moczowy.
- Przy USG dopochwowym – pęcherz pusty, co umożliwia lepsze dopasowanie głowicy.
- Unikać ciężkostrawnych posiłków 2 godz. przed badaniem, aby zmniejszyć ilość gazów jelitowych.
- Zgłosić wykonanie ostatniej cytologii, badania krwi czy innych istotnych procedur.
- W razie wątpliwości poinformować lekarza o przyjmowanych lekach.
Badanie prowadzi się w pozycji leżącej, a lekarz lub diagnostyka stosuje żel jako przewodnik fal ultradźwiękowych. Całość zwykle trwa od 10 do 20 minut.
Ograniczenia i korzyści płynące z ultrasonografii
Główne zalety badania to:
- Nieinwazyjność i brak promieniowania jonizującego (bezpieczeństwo dla pacjentki i płodu).
- Szybkość uzyskania rezultatów i możliwość natychmiastowej konsultacji.
- Wysoka czułość w wykrywaniu zmian patologicznych.
- Możliwość monitorowania efektów terapii w czasie rzeczywistym.
Ograniczenia techniki obejmują trudności z oceną struktur zaawansowanych chorób nowotworowych oraz zależność od doświadczenia operatora. W przypadkach wątpliwości należy poszerzyć diagnostykę o inne metody obrazowe, takie jak MRI czy CT.