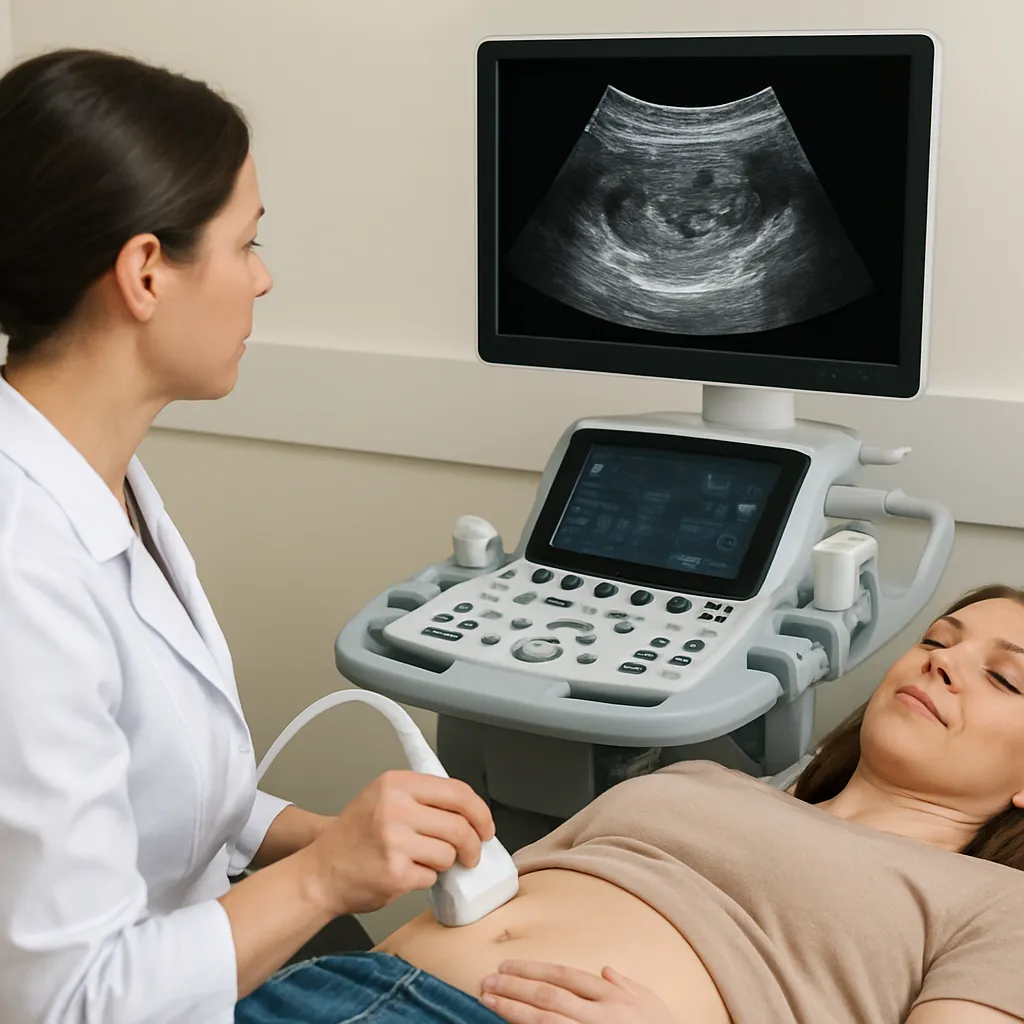
Badanie USG miednicy małej u kobiet odgrywa kluczową rolę w ocenie stanu zdrowia układu rozrodczego. Dzięki nowoczesnej ultrasonografii można szybko i nieinwazyjnie uzyskać szczegółowe informacje na temat anatomicznych struktur, a także wykryć potencjalne nieprawidłowości. W kolejnych częściach omówimy techniki badania, wskazania, najczęstsze patologie oraz znaczenie wyników w codziennej praktyce klinicznej.
Metodyka badania
W diagnostyce miednicy małej stosuje się dwie główne techniki ultrasonograficzne:
- USG przezbrzuszne – sonda umieszczana na powłokach brzusznych, pokryta żelem. Pozwala na ogólną ocenę położenia i wielkości narządów.
- USG dopochwowe – sonda dopochwowa wprowadzana bezpośrednio do pochwy. Zapewnia znacznie wyższą rozdzielczość i dokładność obrazowania struktur leżących głębiej.
Przed badaniem pacjentka powinna przyjść z wypełnionym pęcherzem moczowym (w przypadku USG przezbrzusznego), co poprawia akustyczne warunki obrazowania. W trakcie procedury technik przesuwa sondę w różnych płaszczyznach, rejestrując obrazy w przekrojach podłużnych i poprzecznych.
Przygotowanie i przebieg
Odpowiednie przygotowanie wpływa na jakość wyników:
- Przed USG przezbrzusznym zaleca się wypicie 0,5–1 litra wody na 30–60 minut przed badaniem, bez oddawania moczu.
- W przypadku USG dopochwowego pacjentka może mieć pusty pęcherz, co ułatwia wprowadzenie i manewrowanie sondą.
- W dniu badania unika się stosowania kremów i oliwek na okolicę podbrzusza oraz pochwy.
Badanie trwa zwykle 15–20 minut. Lekarz ocenia kształt, wielkość i echogeniczność macicy oraz jajników, a także ewentualne ogniska płynowe czy zmiany o charakterze torbielowatym. Wyniki można omówić natychmiast po badaniu.
Co można zobaczyć podczas badania
USG miednicy małej umożliwia ocenę wielu schorzeń:
- Mięśniaki – łagodne guzy macicy, często liczne, o zróżnicowanej echogeniczności.
- Torbiele – zmiany torbielowate w obrębie jajników, różniące się wyglądem w zależności od zawartości (proste, krwawe, z obecnością cząstek wewnętrznych).
- Endometrioza – ogniska endometrialne w obrębie przydatków, zrosty, torbiele czekoladowe.
- Ocena grubości błony śluzowej (endometrium), przydatków i przestrzeni okołomiednicznych.
- Płyn w zatoce douglasa – może świadczyć o procesie zapalnym lub przedziurawieniu ciąży jajowodowej.
- Zmiany zapalne – obrzęknięte przydatki, ropnie jajnikowo-jajowodowe.
Znaczenie diagnostyczne
Obrazowanie ultrasonograficzne to podstawa diagnostyki ginekologicznej. Dzięki niemu:
- Wczesne wykrycie zmian i szybkie rozpoczęcie leczenia konserwatywnego lub procedur zabiegowych.
- Monitorowanie przebiegu terapii hormonalnej lub przygotowanie do procedur wspomaganego rozrodu.
- Ocena ryzyka powikłań, np. zrostów po operacjach, krwawień wewnętrznych.
- Wsparcie dla innych technik, takich jak tomografia komputerowa czy rezonans magnetyczny.
Dzięki połączeniu obrazu z danymi klinicznymi możliwe jest kompleksowe podejście do pacjentki, minimalizując inwazyjność procedur.
Przyszłość i nowe technologie
Rozwój ultrasonografii podąża w kierunku coraz wyższej rozdzielczości i dodatkowych funkcji dopplerowskich, umożliwiających ocenę przepływu krwi w narządach miednicy. Pojawiają się systemy 3D/4D, pozwalające na trójwymiarową wizualizację i dokładne pomiary objętościowe.
- Elastografia – ocena sztywności tkanek, przydatna w różnicowaniu zmian litych.
- Kontrastowe USG – podawanie środków kontrastowych, pozwalających uwidocznić mikrokrążenie w guzach.
- Telemedycyna – zdalna interpretacja wyników i konsultacje specjalistyczne bez konieczności fizycznej obecności pacjentki.
Innowacje te zwiększają precyzję diagnostyki i umożliwiają lepsze dopasowanie terapii, a tym samym poprawę wyników leczenia kobiet z schorzeniami układu rozrodczego.