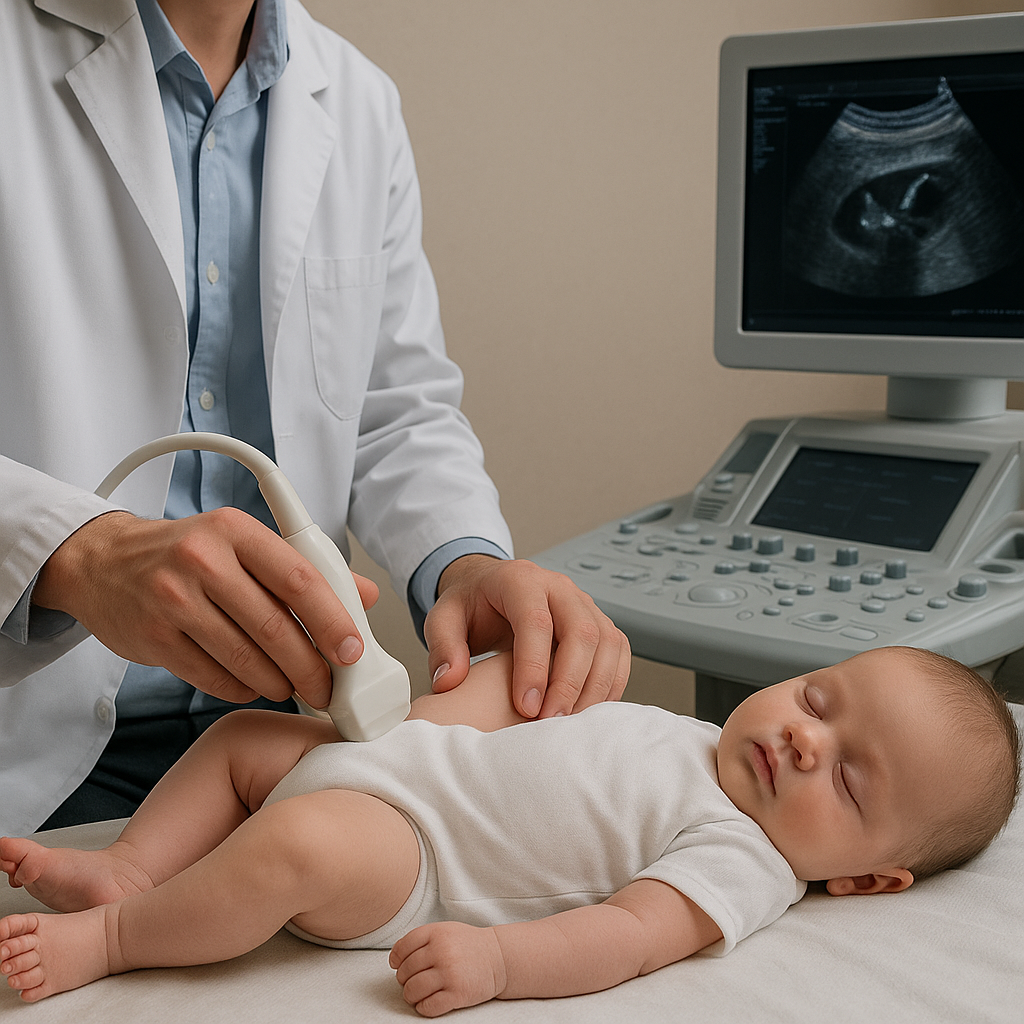
Badanie ultrasonograficzne stawów biodrowych u niemowląt pełni kluczową rolę w wczesnej diagnozie ewentualnych nieprawidłowości. Właściwe wykonanie USG i prawidłowa interpretacja obrazu pozwalają na szybkie wdrożenie terapii, co znacząco zwiększa szanse na całkowity powrót do prawidłowej funkcji stawów. W poniższym artykule przyjrzymy się kolejnym etapom przygotowania, przebiegowi badania oraz możliwościom dalszego postępowania w razie wykrycia odchyleń od normy.
Przygotowanie do badania ultrasonograficznego
Przed przybyciem do poradni należy zadbać o komfort dziecka. Rodzice powinni zabrać ze sobą:
- ulubioną zabawka lub smoczek
- czystą pieluszkę i ubranko do przebrania
- wyniki wcześniejszych badań lub dokumentację medyczną
- notatki ze schematu szczepień
Warto przypilnować, by niemowlę było wyspane i nie było głodne tuż przed badaniem. Wszystko to ułatwi specjalistom przeprowadzenie USG w spokojnej atmosferze i bez stresu dla malucha.
Przebieg USG bioder u niemowląt
Badanie jest nieinwazyjne i trwa zwykle kilka do kilkunastu minut. Ultrasonograf wyposażony w wysokoczęstotliwościową głowicę umieszcza się bezpośrednio na skórze okolicy bioder, uprzednio pokrytej bezpiecznym żelem. W trakcie skanowania osiąga się różne płaszczyzny przekrojów anatomicznych, co umożliwia ocenę stawów w pełnym zakres ruchu.
Etapy badania
- Ułożenie dziecka na plecach z lekko ugiętymi nogami.
- Ocena stanu chrząstki panewki i głowy kości udowej.
- Pomiar kąta alfa i beta, stanowiących podstawę skali Grafa.
- Dokumentacja zdjęciowa i wydruk wyników.
Dzięki dokładnemu skanowi można sprawdzić obecność ewentualnego przemieszczenia główki kości udowej lub hipoplazji panewki. Nie wymaga to znieczulenia ani bolesnych manewrów.
Normy i interpretacja wyników
Wyniki badania opiera się na klasyfikacji stopni rozwoju stawu biodrowego według Grafa. Ocenia się kąty, odległości i proporcje struktur kostnych oraz tkanek miękkich.
- Typ I – prawidłowa budowa, kąt alfa powyżej 60°.
- Typ IIa – nieznaczne opóźnienie kostnienia, wymaga obserwacji.
- Typ IIb/c – średni stopień dysplazji, wskazane leczenie.
- Typ III/IV – przemieszczenie głowy kości udowej, konieczna pilna interwencja.
Interpretację wyników powinien przeprowadzić lekarz z doświadczeniem w diagnostykach ultrasonograficznych, uwzględniając historię niemowlęcia i czynniki ryzyka, takie jak ułożenie miednicowe czy obciążenia rodzinnie dziedziczone.
Zalecenia i dalsze postępowanie
W zależności od wyniku USG stosuje się różne metody terapeutyczne:
- W typie I – profilaktyka i ponowne badanie kontrolne po kilku tygodniach.
- W typach IIa/IIb – fizjoterapia z wykorzystaniem odpowiednich ćwiczeń i stabilizatorów.
- W typach III/IV – zaopatrzenie ortopedyczne, czasem gipsowanie czy operacja.
Regularne kontrole USG co 4–6 tygodni gwarantują monitorowanie efektów leczenia i szybką korektę planu terapeutycznego. Współpraca z rehabilitantem jest niezbędna, aby ćwiczenia były prowadzone w sposób bezpieczny i skuteczny.
Związek USG bioder z ogólnym rozwojem niemowlęcia
Prawidłowo funkcjonujące stawy biodrowe mają kluczowe znaczenie dla dalszego rozwoju motorycznego dziecka. Odpowiednie ustawienie miednicy i siła mięśni udowych wpływają na stabilność ciała i prawidłowy rozwój chodu. Zaburzenia w tym obszarze mogą skutkować ograniczeniami w zakresie chodzenia, bólami czy niewłaściwym obciążeniem kręgosłupa.
Systematyczne wykonywanie USG bioder między 6. a 12. tygodniem życia to standardowa procedura, rekomendowana przez większość towarzystw ortopedycznych. Ma ona na celu wczesne wykrywanie dysplazji i wczesne wdrożenie leczenia, co jest kluczowe dla uniknięcia skomplikowanych zabiegów w przyszłości.
Znaczenie edukacji rodziców
Wiedza na temat anatomicznej budowy stawów biodrowych oraz możliwości badań profilaktycznych buduje czujność rodziców. Warto przekazać im:
- objawy sugerujące problemy ze stawami biodrowymi (m.in. asymetryczne zgięcie nóżek);
- technikę wykonywania prostych ćwiczeń usprawniających;
- znaczenie terminowych wizyt kontrolnych;
- kiedy niepokoić się i zgłosić na dodatkową konsultację.
Odpowiednia edukacja zmniejsza lęk przed badaniem i pozwala na aktywne uczestnictwo w leczeniu, co wpływa na lepsze wyniki terapeutyczne.